Artroprotesi inversa della spalla
L’artroprotesi inversa è stata ideata per curare le lesioni della cuffia dei rotator non riparabili chirurgicamente. Questo tipo di chirurgia fu inventato nel 1985 in Francia e successivamente fu esportato anche negli Stati Uniti dove fu inizialmente utilizzata circa 20 anni dopo, nei primi anni 2000. In questi pazienti, nei quali la cuffia dei rotatori è irreparabile, la sostituzione della spalla con una protesi anatomica tradizionale non è in grado di migliorare la funzione e il dolore. Molti pazienti con una rottura ampia dei tendini della cuffia dei rotatori della spalla sviluppano una cosiddetta “artropatia da rottura di cuffia” e la protesi inversa di spalla può compensare il deficit funzionale e ridurre o risolvere la sintomatologia dolorosa.
Descrizione
 Artroprotesi inversa della spalla
Artroprotesi inversa della spalla
L’articolazione della spalla è costituita dalla superficie articolare convessa dell’omero, contrapposta alla superficie articolare della scapola (glenoide) che è concava. Quando l’articolazione è ben funzionate e con tutte le sue componenti cartilaginee e tendinee sane, lo scorrimento delle due superfici articolari è armonico e fluido. Una protesi anatomica che ricalca l’aspetto della articolazione normale con una testa dell’omero convessa e una superficie articolare della scapola (glenoide) in polietilene (plastica ad alto peso molecolare) può essere usata in quei casi nei quali la cartilagine è degenerata e quindi provoca dolore al movimento o, nei casi più avanzati, anche a riposo. Tuttavia il presupposto fondamentale perché una protesi anatomica possa funzionare correttamente e abbia dei buon risultati funzionali è che tutte le strutture tendinee siano funzionanti e in buono stato. I tendini dopo un periodo di tempo dall’intervento variabile da mesi ad anni possono andare incontro ad usura e rompersi, creando una lesione che non consente più il normale movimento. La protesi inversa è costituita da una geometria inversa dell’articolazione, ovvero la parte omerale è concava e la superficie articolare della scapola (glenoide) è convessa.
Quindi non è possibile utilizzare una protesi anatomica in un paziente che presenta una rottura della cuffia dei rotatori in quanto la protesi anatomica funziona solo se i tendini della spalla sono efficienti. La protesi inversa invece funziona grazie alla sola azione del muscolo deltoide. .
Indicazioni
Il dolore è il primo motivo che spinge il paziente a consultare lo specialista ortopedico. L’indicazione per un intervento di protesi di spalla dipende dall’entità del dolore e dall’insuccesso di altre terapie nel ridurre il dolore e migliorare la funzione. Quando tutti i metodi non chirurgici hanno fallito nell’ottenere dei risultati soddisfacenti, l’artroprotesi è l’ultima possibilità terapeutica. Se i tendini della cuffia dei rotatori sono rotti e quindi non funzionanti e non è possibile impiantare una protesi anatomica, si prenderà in considerazione la possibilità di usare una protesi inversa. Le indicazioni per questa protesi sono quindi:
- Dolore persistente ed intenso che limita la funzione della spalla ed è resistente ad altri trattamenti
- Lesione non riparabili della cuffia dei rotatori
- “Artropatia da cuffia” (artrosi conseguente alla rottura dei tendini)
- Revisioni di protesi anatomiche
- Fallimenti di riparazioni della cuffia dei rotatori
- Fratture gravi e complesse della testa dell’omero non riparabili in pazienti oltre i 65-70 anni in presenza di osteoporosi
- Esiti di precedenti fratture non ben consolidate
Intervento chirurgico
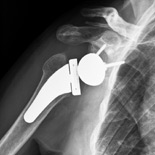 Radiografia di artroprotesi inversa della spalla
Radiografia di artroprotesi inversa della spalla
L’intervento chirurgico ha una durata che varia da 1 a 2 ore a seconda delle caratteristiche della patologia di base e delle condizioni della spalla. L’incisione cutanea si è molto ridotta negli ultimi anni e oggi è possibile effettuare l'intervento attraverso delle incisioni di circa 5-6 cm. Si tratta di incisioni verticali estese da qualche centimetro sotto la clavicola verso la piega dell’ascella. In alcuni casi, per le dimensioni del paziente o per le caratteristiche della spalla, è necessario eseguire delle incisioni di maggiore lunghezza. Di norma viene sezionato il tendine del muscolo sottoscapolare che viene poi reinserito all’omero alla fine dell’intervento. Divaricato questo tendine si asporta la testa omerale deformata e si prepara la parte articolare della scapola (glenoide) inserendovi la base metallica (titanio) fissata con un fittone centrale e 2 o più viti per l’applicazione della glenosfera che rappresenta la porzione articolare scapolare della protesi. Quest'ultima può essere in metallo (lega in cromo cobalto) o in plastica (polietilene). Si passa quindi a preparare l’omero nel quale viene inserito lo stelo metallico (in genere titanio) e il corpo della protesi (in titanio o in lega metallica cromo-cobalto), cui viene successivamente assemblata la parte articolare dell’omero costruita in polietilene o in metallo (lega in cromo-cobalto) che si articola con la glenosfera. Dopo la riduzione della nuova articolazione si verificano i movimenti e la stabilità della protesi modificando, se necessario, le dimensioni delle componenti per ottenere la massima stabilità. Al termine, prima della sutura della ferita, viene inserito un drenaggio che verrà poi rimosso in prima o seconda giornata post-operatoria.
Tecnica computerizzata per l�impianto di Protesi di Spalla
Negli ultimi due anni una ditta americana, la Wright-Tornier, ha sviluppato un software per ottenere il miglior posizionamento degli impianti di protesi di spalla.
Se fino ad oggi la correttezza della posizione delle diverse componenti di una protesi di spalla veniva affidata all’esperienza del chirurgo, questo software consente al chirurgo di pianificare, prima dell’intervento, quale tipologia di impianto si adatta meglio alle caratteristiche del paziente.
Ogni paziente è diverso da un altro per dimensioni, altezza, qualità dell’osso. Analogamente, la degenerazione e, quindi, le caratteristiche specifiche di ogni articolazione che necessita dell’impianto di una protesi, sono diverse da caso a caso.
Oggi queste variabili legate alle caratteristiche del paziente e al tipo di degenerazione dell’articolazione sono valutate dal chirurgo prima dell’intervento sulla base di radiografie, TAC e risonanza magnetica. I dati ottenuti da questi esami indispensabili per un corretto posizionamento della protesi, vengono analizzati e verificati complessivamente dal chirurgo che, sulla base di queste informazioni, esegue il trattamento chirurgico.
Fino ad ora, la corretta posizione delle componenti di una protesi, che è alla base del successo di un intervento, era affidato esclusivamente alle capacità e soprattutto all’esperienza del chirurgo.
Con questo nuovo strumento informatico che guarda al futuro, è possibile migliorare l’ancoraggio delle componenti della protesi all’osso rendendole più stabili nel tempo. Inoltre, è possibile ottimizzare l’orientamento delle diverse parti della protesi consentendo in tal modo di migliorare al massimo il movimento dell’arto e la sua stabilità.
Pertanto, questo software denominato 3D BLUEPRINT permette, di pianificare in anticipo l’intervento chirurgico di protesi di spalla. Attraverso la ricostruzione computerizzata tridimensionale si crea un impianto virtuale che consente al chirurgo di ottimizzare il suo posizionamento prima dell’intervento.
In tal modo si può capire il percorso adeguato di un trattamento per ogni singolo paziente, basandosi sulle sue specifiche caratteristiche anatomiche.
In particolare, l’immagine visiva che il software crea sulla base dei dati forniti da una TAC eseguita secondo un protocollo specifico, permette al chirurgo di:
- Identificare esattamente quanto e come le parti ossee dell’articolazione sono deformate, in particolare della superficie articolare della scapola, la glenoide, che si articola con l’omero
- Visualizzare con precisione la sublussazione e la migrazione della testa dell’omero rispetto alla glenoide della scapola
- Correggere l’orientamento della glenoide scapolare in senso anteriore e inferiore
- Assicurare un buon ancoraggio osseo delle componenti della protesi
- Stabilire la quantità esatta di osso in eccesso ed inutile da rimuovere (osteofiti) e quella invece utile da rispettare per una buona tenuta dell’impianto
- Valutare la necessità di usare innesti ossei o impianti modificati in titanio per correggere la carenza di osso quando presente e che può limitare la possibilità di ancorare solidamente le componenti della protesi.
- Posizionare la protesi correttamente, mantenendo le proporzioni dell’articolazione e massimizzando le caratteristiche biomeccaniche che consento il miglior movimento
Una volta che il software ha elaborato tutte le informazioni che il chirurgo e la TC gli hanno fornito, produce, con procedura automatizzata, una struttura tridimensionale in plastica da parte di stampanti 3D. Questa struttura viene sterilmente applicata intraoperatoriamente dal chirurgo e lo guida nel posizionamento preciso delle componenti protesiche.
Ricovero
Dopo l’intervento la degenza ospedaliera sarà di circa 2-3 giorni durante i quali il paziente potrà sedersi, alzarsi e camminare con un semplice reggibraccio. Potrà, nella maggior parte dei casi, eseguire dei movimenti passivi utilizzando un mobilizzatore motorizzato che lo aiuterà nei movimenti della spalla senza avvertire dolore. Alla dimissione verrà quindi indicato un percorso riabilitativo da eseguire nei mesi successivi. I movimenti attivi a livello della cintura, ovvero con il braccio lungo il fianco, potranno essere eseguiti anche da subito, sempre in rapporto al dolore. Pertanto, se il dolore lo consente, sin dai primi giorni è possibile alimentarsi, lavarsi il viso, afferrare oggetti, telefonare ecc., compiere quindi tutti quei movimenti con le mani a livello della cintura o anche al di sopra piegando maggiormente il gomito.
Riabilitazione
La fisioterapia dovrà essere continuata a domicilio mediante l’uso di un mobilizzatore motorizzato. Questo apparecchio è costituito da una sedia sulla quale è installato un reggibraccio mobile che viene azionato da un motore elettrico. Il braccio posto sul reggibraccio della macchina potrà compiere in tal modo dei movimenti passivi che lo stesso paziente è in grado di controllare aumentando o diminuendo i gradi di escursione e bloccando con un pulsante la macchina qualora avvertisse dolore. Questo apparecchio potrà essere utilizzato per circa 15-20 giorni per 2 volte al giorno e per 20 minuti ogni seduta. Contemporaneamente, quindi sin da subito dopo la dimissione, è necessario rivolgersi ad un terapista della riabilitazione o a centri di riabilitazione per effettuare una fisioterapia controllata per 2-3 volte a settimana, sempre secondo le indicazioni del chirurgo. Sarà quindi necessario organizzarsi presso il proprio domicilio per contare su un aiuto per svolgere le normali attività quotidiane almeno per un periodo di un mese e mezzo circa. Verranno quindi programmati dei controlli per la medicazione della ferita e le radiografie. Dopo il primo anno dall’intervento, se non intervengono complicazioni, dovranno essere eseguiti controlli clinici e radiografici ogni 12 mesi per valutare lo stato della protesi e prevenire eventuali problemi.
In particolare a domicilio
- Non sollevare pesi oltre i tre chilogrammi
- Non sollevarsi dal letto o da una sedia facendo forza sull’arto operato
- Non eseguire movimenti forzati soprattutto portando il braccio dietro la schiena
- Evitare movimenti i attivi ed eseguire solo quelli indicati al momento della dimissione
- Rimuovere tutti i possibili ostacoli in casa per evitare cadute (tappeti, scarpe non allacciate ecc.)
Complicanze
La protesi inversa di spalla è un intervento non frequente, ma nemmeno raro. Sicuramente è meno eseguito rispetto alle protesi di anca e di ginocchio ed è un intervento di non facile esecuzione tecnica e richiede esperienza da parte del chirurgo. Le complicanze sono quelle che si ritrovano normalmente in altri interventi di protesi per diversi distretti anatomici (anca, ginocchio, gomito ecc.). Ogni tipo di intervento chirurgico può andare incontro ad un eccessivo sanguinamento o un’infezione e la protesi inversa non fa eccezione. Le complicanze che possono verificarsi nelle protesi di spalla inverse sono la instabilità con possibile lussazione, l’usura delle sue componenti articolari, in particolare il polietilene, o la mobilizzazione delle componenti che si inseriscono all'osso. Quando una di queste evenienze dovesse verificarsi, in base alle caratteristiche della complicanza, si dovrà decidere la strategia terapeutica da intraprendere, fino alla necessità di rimuovere la protesi e sostituirla con una nuova (revisione).
Risultati
Dopo un intervento di protesi di spalla inversa e una corretta riabilitazione i risultati funzionali sono buoni e consentono di elevare anteriormente il braccio al di sopra della spalla e di raggiungere il capo con la mano. In molti casi è possibile pettinarsi senza particolari difficoltà. In alcuni casi può residuare una limitazione della rotazione all’esterno del braccio se questa era presente prima dell’intervento. Sarà possibile toccarsi la schiena a livelli diversi a seconda dello stato dei tendini prima dell’intervento. Di solito i miglioramenti rispetto allo stato pre-intervento sono notevoli soprattutto riguardo al dolore. La soddisfazione dei pazienti è in genere molto buona. Poiché si tratta di una tecnica relativamente recente non è possibile sapere con certezza quali siano i risultati nel lungo periodo di queste protesi. Dall’esame degli studi presenti nella letteratura che tratta questo tipo di intervento, si può dire che il 90% di questi impianti protesici sono ancora in sede dopo 10 anni e con una buona funzionalità.